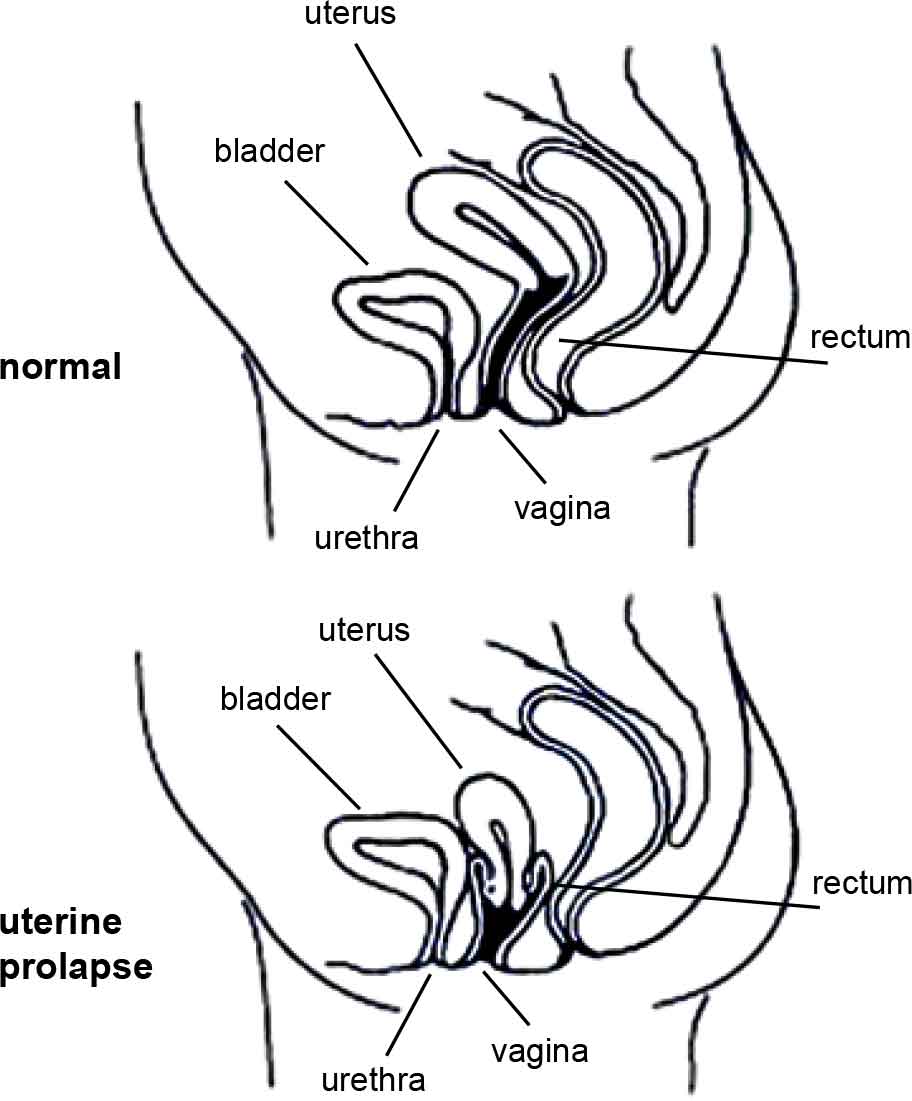
What is a vaginal (or pelvic organ) prolapse?Your pelvic organs include your bladder, uterus (womb) and rectum (back passage). These organs are held in place by tissues called “fascia” and “ligaments”. These tissues help to join your pelvic organs to the bony side walls of the pelvis and hold them inside your pelvis. Your pelvic floor muscles also hold up your pelvic organs from below. If the fascia and ligaments are torn or stretched for any reason, and if your pelvic floor muscles are weak, then your pelvic organs (your bladder, uterus, or rectum) might not be held in their right place and they may bulge down into the vagina (birth canal). |
Che cos’è il prolasso vaginale (o pelvico)?Gli organi pelvici includono la vescica, l’utero e il retto. Tali organi vengono tenuti in posizione da tessuti denominati “fasce” e “legamenti” i quali legano gli organi pelvici alle pareti ossee del bacino tenendoli all’interno della cavità pelvica. I muscoli del pavimento pelvico inoltre supportano gli organi pelvici dal basso. Se le fasce e i legamenti si lacerano o si dilatano per qualsiasi motivo, e se i muscoli del pavimento pelvico si indeboliscono, allora gli organi pelvici (vescica, utero o retto) mancano del supporto che li tiene in posizione e possono scendere nella vagina (canale del parto). |
What are the signs of prolapse?There are a few signs that you may have a prolapse. These signs depend on the type of prolapse and how much pelvic organ support has been lost. Early on, you may not know you have a prolapse, but your doctor or nurse might be able to see your prolapse when you have your routine Pap test. When a prolapse is further down, you may notice things such as:
These signs can be worse at the end of the day and may feel better after lying down. If the prolapse bulges right outside your body, you may feel sore and bleed as the prolapse rubs on your underwear.
|
Come riconoscere il prolasso?Il prolasso comporta alcuni sintomi che dipendono dal tipo di prolasso e dalla gravità dei danni al supporto pelvico. All’inizio, è possibile che non vi rendiate conto di avere un prolasso, e sarà il vostro medico o infermiere a scoprirlo durante un Pap test di controllo. Quando il prolasso è più avanzato, potreste notare i seguenti sintomi:
Tali sintomi possono peggiorare a fine giornata e migliorare dopo il riposo. Se il prolasso fuoriesce potreste sentire dolore e avere perdite di sangue dovuti allo sfregamento del prolasso contro la biancheria intima.
|
What causes prolapse?The pelvic organs are held inside the pelvis by strong healthy fascia. They are held up from below by pelvic floor muscles that work like a firm muscle sling. If the support tissues (fascia and ligaments) that keep the bladder, uterus and bowel in place inside the pelvis are weak or damaged, or if the pelvic floor muscles are weak and saggy, then prolapse can happen. Childbirth is the main cause of prolapse. On the way down the vagina, the baby can stretch and tear the support tissues and the pelvic floor muscles. The more vaginal births you have, the more likely you are to have a prolapse. |
Quali sono le cause del prolasso?Gli organi pelvici vengono tenuti all’interno della cavità pelvica da un tessuto sano e forte detto fascia e sono sostenuti dal basso dai muscoli del pavimento pelvico che funzionano come una salda benda di muscoli. Il prolasso può verificarsi quando i tessuti di supporto (fasce e legamenti), che tengono la vescica, l’utero e l’intestino in posizione all’interno della cavità pelvica, si indeboliscono o vengono danneggiati, oppure quando i muscoli del pavimento pelvico sono indeboliti e afflosciati. Il parto è la principale causa di prolasso. Mentre scende nella vagina, il neonato può dilatare e lacerare i tessuti di supporto e la muscolatura del pavimento pelvico. La probabilità di soffrire di prolasso aumenta con il numero di parti naturali. |
|
|
|
|
Other things that press down on the pelvic organs and the pelvic floor muscles that can lead to prolapse, are:
|
Altri fattori che, tramite la pressione sugli organi pelvici e sui muscoli del pavimento pelvico, possono contribuire al prolasso, sono:
|
Types of prolapsePelvic organs may bulge through the front wall of the vagina (called a cystocele [sist-o-seal]), through the back vaginal wall (called a rectocele [rec-to-seal] or an enterocele (enter-o-seal]) or the uterus may drop down into your vagina (uterine prolapse). More than one organ may bulge into the vagina. |
Tipi di prolassoGli organi pelvici possono protrudere fuori dalla parete vaginale anteriore (denominata cistocele), dalla parete vaginale posteriore (denominata rettocele o enterocele) oppure l’utero può scendere giù nella vagina (prolasso uterino). È possibile che più di un organo protruda nella vagina. |
Who is likely to have a prolapse?Prolapse tends to run in families. It is more likely after menopause or if you are overweight. But it can happen in young women right after having a baby.
|
Chi ha più probabilità di avere un prolasso?Il prolasso ha una predisposizione familiare e si verifica più di frequente dopo la menopausa o nelle persone in sovrappeso. Possono comunque soffrirne le donne giovani subito dopo il parto.
|
What can be done to help prevent prolapse?It is much better to prevent prolapse than try to fix it! If any women in your close family have had a prolapse, you are more at risk and you need to try very hard to follow the advice given here. As prolapse is due to weak pelvic tissues and pelvic floor muscles, you need to keep your pelvic floor muscles strong no matter what your age. Pelvic floor muscles can be made stronger with proper training (See the brochure “Pelvic Floor Muscle Training for Women”). It is important to have your pelvic floor muscle training checked by an expert such as a pelvic floor physiotherapist or a continence nurse advisor. If you have been told you have a prolapse, these experts are the best people to help plan a pelvic floor muscle training program to suit your needs. |
Cosa si può fare per prevenire il prolasso?Prevenire il prolasso è più facile che eliminarlo! Se nella vostra famiglia si sono verificati dei casi di prolasso, correte un maggior rischio e dovete cercare seriamente di seguire i consigli qui riportati. Poichè il prolasso è causato dall’indebolimento dei tessuti pelvici e della muscolatura del pavimento pelvico, è necessario che preserviate una forte muscolatura del pavimento pelvico a qualsiasi età. Il pavimento pelvico può essere rinforzato con l’addestramento pelvico adatto (Leggete l’opuscolo “Esercizi per il pavimento pelvico della donna”). È anche importante che l’addestramento venga seguito da un esperto, ad es. un fisioterapista specializzato nella riabilitazione del pavimento pelvico o da un consulente in materia di incontinenza. Se vi è stato diagnosticato un prolasso, tali esperti potranno consigliarvi il programma di addestramento pelvico più adatto. |
What can be done to treat prolapse once it has happened?Prolapse can be dealt with simply or with surgery—it depends on the level of prolapse. The simple approach Prolapse can often be treated without surgery, chiefly in the early stages, and when the prolapse is mild. The simple approach can mean:
The surgery approach Surgery can be done to repair the torn or stretched fascia and ligaments. Surgery can be done through the vagina or the tummy. Sometimes special mesh is placed into the front or the back vaginal wall to strengthen it where it is weak or torn. As the body heals, the mesh helps form stronger tissues to give more support where it is needed. After surgery To prevent the prolapse coming back again, you should make sure you:
The diagrams have been reprinted with kind permission from Women’s Health Queensland Wide’s Genital Prolapse factsheet. |
Come si può curare il prolasso dopo che si è verificato?Il prolasso può essere curato in modosempliceoppure tramite intervento chirurgicoa seconda della gravità del prolasso. L’approccio semplice Il prolasso può spesso essere curato senza intervento chirurgico specialmente nelle fasi iniziali e quando il prolasso è lieve. L’approccio semplice può includere:
L’intervento chirurgico L’intervento chirurgico può riparare le lacerazioni e la dilatazione di fasce e legamenti per via vaginale o addominale. In alcuni casi una rete speciale viene utilizzata come rinforzo sulla parete anteriore o posteriore della vagina, laddove questa si è indebolita o lacerata. Durante il processo di guarigione, tale rete aiuta a formare un tessuto più forte per offrire maggiore supporto ai punti più deboli. Dopo l’intervento Per prevenire un secondo prolasso, dovreste assicurarvi di:
Gli schemi sono ristampati dalla scheda Prolasso genitale, con il gentile permesso del Women’s Health Queensland Wide. |
Seek HelpQualified nurses are available if you call the National Continence Helpline on 1800 33 00 66* (Monday to Friday, between 8.00am to 8.00pm Australian Eastern Standard Time) for free:
If you have difficulty speaking or understanding English you can access the Helpline through the free Telephone Interpreter Service on 13 14 50. The phone will be answered in English, so please name the language you speak and wait on the phone. You will be connected to an interpreter who speaks your language. Tell the interpreter you wish to call the National Continence Helpline on 1800 33 00 66. Wait on the phone to be connected and the interpreter will assist you to speak with a continence nurse advisor. All calls are confidential. * Calls from mobile telephones are charged at applicable rates. |
Chiedete aiutoInfermieri qualificati sono disponibili gratuitamente chiamando il servizio di assistenza telefonica nazionale per la continenza (National Continence Helpline) al numero verde 1800 33 00 66* (dal lunedì al venerdì, dalle 8.00 alle 20.00 (Australian Eastern Standard Time):
Se avete difficoltà con l'inglese potete contattare la Helpline tramite il servizio di interpretariato telefonico al numero 13 14 50. Un operatore risponderà in inglese, voi dovete dire la lingua che parlate e dovete rimanere in linea. Successivamente verrete messi in comunicazione con un interprete che parla la vostra lingua al quale dovete comunicare che desiderate chiamare la National Continence Helpline al numero 1800 33 00 66. Rimanete in linea e l'interprete vi assisterà a parlare con un consulente per la continenza. Le chiamate sono riservate. * Le chiamate dal cellulare sono addebitate secondo le tariffe applicabili |
Prolapse in Italian
Prolasso
Browse and download our factsheets in Italian
Last Updated: Fri 30, Jul 2021
Last Reviewed: Tue 17, Mar 2020